
Exokrin pankreasinsufficiens hos patienter med pankreascancer kan orsakas av obstruktion av pankreasgången, destruktion av pankreasvävnad på grund av tumörer och/eller förlust av pankreasvävnad efter kirurgiska ingrepp.1 Insöndringen av flera matsmältningsenzymer kan påverkas och en betydande minskning av exokrin pankreassekretion korrelerar med dålig överlevnad.2 Även om patienterna inte har EPI vid tidpunkten för cancerdiagnosen, kommer de flesta att utveckla detta under sjukdomsförloppet.3
Den årliga incidensen för pankreascancer uppskattas vara 7,2 fall per 100 000 i utvecklade industriländer.3 Den rapporterade förekomsten av EPI hos patienter med pancreascancer är mellan 66 % och 92 %, där 65 % till 75 % av patienterna upplever fettmalabsorption och 50 % av patienterna upplever proteinmalabsorption i viss utsträckning.1,2 Symtom som förknippas med EPI och malabsorption kan vara en betydande orsak till försämrad livskvalitet hos dessa patienter.3
EPI är mest sannolikt hos patienter med tumörer som involverar pankreashuvudet vilket orsakar pankreas- och gallgångsobstruktion.3 Dessutom har tumörer i pankreashuvudet setts orsaka en större minskning av pankreasfunktionen jämfört med tumörer i pankreaskroppen eller pankreassvansen.2 Detta gäller både exokrin och endokrin funktion.1
Vid fall av tumörobstruktion minskar inte den exokrina insöndringen förrän mer än 60 % av den totala längden på gången är blockerad. Ju närmare duodenum tumören är belägen, desto större förlust av exokrin funktion.1
Förutom blockering av pankreasgången, som är den vanligaste orsaken till EPI förknippad med bukspottkörtelcancer, kan ersättning av pankreasparenkym av en tumör förvärra problemet.3
Flera andra faktorer bidrar till patofysiologin för EPI som är förknippad med pancreascancer3:
- Tumörrelaterade faktorer orsakar metabola avvikelser som leder till ökad glukosproduktion, ökad proteinnedbrytning (proteolys) i hela kroppen och ökad fettnedbrytning (lipolys).
- Protein- och fettlager uttöms.
- Proinflammatoriska cytokiner som frigörs i tumörens mikromiljö främjar ytterligare lipolys, proteolys och insulinresistens samt orsakar anorexi genom att verka centralt.
- Sekundära komplikationer kan uppstå såsom tarmobstruktion, smärta, illamående och kräkningar.
Vissa patienter genomgår palliativ bypass-kirurgi för att skapa en väg förbi gallgången och magsäcken, men detta kan leda till att pankreasenzymer och galla når tarmen vid en annan tidpunkt än mat från magsäcken och vilket ytterligare förvärrar symtomen på EPI.3
Produktionen av flera matsmältningsenzymer har visats minska hos patienter med bukspottkörtelcancer, inklusive2:
- Trypsin
- Lipas
- Amylas
- Elastas
Av dessa kan sekretionen av elastas minska tidigare och i större utsträckning än de andra matsmältningsenzymerna.2
Mönstret för enzymsekretion förändras också, vilket setts vid EPI orsakad av kronisk pankreatit1:
- Signifikant minskning av lipas/trypsinkvot.
- Signifikant minskning av lipas/fosfolipaskvot.
- Förlust av det typiska bifasiska sekretionsmönstret.
Fakta
Pankreascancer har en av de sämsta totala överlevnadsfrekvenserna av alla former av cancer och mindre än 5 % av patienterna lever längre än fem år från tidpunkten för diagnos.
Källa: Suleiman SL, et al. 20123
EPI kan vara svårt att upptäcka eftersom tecknen och symtomen liknar de som förekommer vid andra sjukdomar i mag-tarmkanalen.4
EPI orsakar malabsorption och maldigestion3,5 och ett vanligt symtom är steatorré. Steatorré, som kännetecknas av illaluktande, fettrik avföring, är det vanligaste kliniska symtomet på EPI och uppträder ibland inte förrän sjukdomen är långt framskriden.2,3
Symtom som förknippas med steatorré uppträder dock inte alltid eftersom5:
- Patienter med pankreascancer ibland begränsar sitt födo- och fettintag.
- Opioider som patienter eventuellt tar för smärtlindring kan orsaka förstoppning som kan maskera symtom.
Komplikationer
Komplikationer vid maldigestion och malabsorption kan ha en progressiv och skadlig effekt på patientens välbefinnande och påverka utfallet för den underliggande sjukdomen samt ge ökad morbiditet och mortalitet.6-8 En fullständig diskussion om komplikationer vid EPI, kan ses här.
Diagnos
Patienter med pankreascancer med buksmärta, näringsbrist och oavsiktlig viktnedgång bör testas för EPI.3
Det finns flera metoder tillgängliga för att diagnostisera EPI, där de indirekta metoderna är de som används mest i klinisk vardag.
Cirka 80–90 % av patienterna med pankreascancer har inoperabel eller avancerad metastaserande sjukdom, varför behandlingen är palliativ med avsikt att förbättra deras symtom, inklusive mag-tarmbesvär och kostproblem.2
Tidig behandling av EPI rekommenderas för att minska symtom och förbättra fettabsorption och motverka viktminskning hos patienter med pankreascancer.2,3
För patienter med EPI på grund av pankreascancer är standardbehandlingen pankreasenzymersättningsterapi (Pancreatic Enzyme Replacement Therapy, PERT).2,3
Kliniska studier har visat att PERT är effektivt och viktigt i nutritionsvård av patienter med inoperabel pankreascancer.3
Pankreasenzymersättningsterapi (PERT) ökar kroppsvikten och fettabsorptionen hos EPI-patienter med inoperabel cancer i pankreashuvudet jämfört med placebo.9
Pankreasenzymersättningsterapi (PERT) förknippas med ökad överlevnad hos patienter med pankreascancer.10
Studier av pankreascancer
I en populationsbaserad analys av överlevnad bland patienter med duktalt adenokarcinom (pancreatic ductal adenocarcinoma, PDAC), med användning av Read-kodning och ICD-10-kodning och som registrerades mellan januari 1998 och september 2015, totalt 807 PDAC-patienter som behandlades med PERT vilka matchades med 807 PDAC-kontroller som inte behandlades med PERT. Patienterna följdes från sitt indexdatum under i genomsnitt 371,8 (median 193) dagar.10
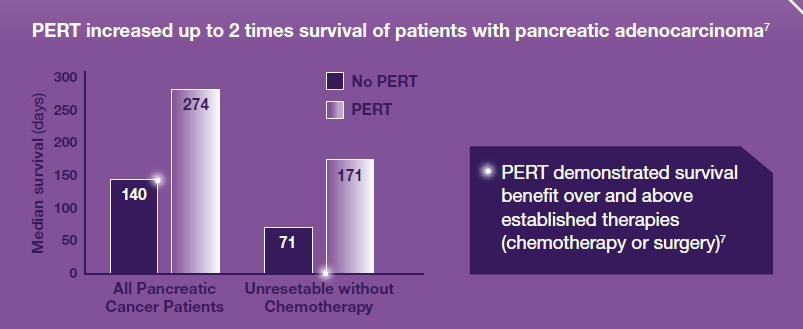
Baserat på data från Roberts K, Pancreatology 2019; 19:114-121 10
Nutritionsvård (PERT, näringstillskott eller remiss till en dietist) hos patienter med EPI på grund av pankreascancer förlänger överlevnaden.10,11
Effekt av nutritionsvård
Detta var en retrospektiv, konsekutiv, single center-studie på alla patienter som diagnostiserades med pankreascancer (PDAC och neuroendokrina tumörer) under en ettårsperiod. Syftet var att bedöma prevalensen av EPI och effekten av nutritionsvård på den totala överlevnaden. Av de 183 patienterna som kunde inkluderas hade de flesta (83 %) remitterats för palliativ kemoterapi och 63 % hade symtom på EPI. Av de 79 (43 %) patienter som erhöll nutritionsvård fick 93 % PERT, 4 % fick näringstillskott och 4 % remitterades till en dietist.10
- Nutritionsvård (PERT, näringstillskott eller remiss till en dietist) var en signifikant oberoende faktor som förknippades med längre överlevnad (10,2 månader jämfört med 6,9 månader, p=0,015)10
- Patienter som fick nutritionsvård var mer benägna att få cytostatika (65,8 % jämfört med 50 %, p=0,03)10
Utvärdering av patienternas näringsintag av en dietist är en viktig del av behandling av EPI hos patienter med pankreascancer.3
- Tillägg av omega-3-fettsyror i kosten, eller kost rik på dessa fettsyror, bör övervägas hos patienter med pankreascancer eftersom detta kan hämma de inflammatoriska processerna som är involverade i den kakexi som är förknippad med cancer.3
- EPI kan orsaka brister i fettlösliga vitaminer som A, D, E och K och därför bör man överväga att tillskott av dessa.3
Läs mer om behandling av EPI med PERT, dosering av PERT samt andra aspekter av EPI-hanteringen.
Medicinskt granskad av Viatris staff
- 02 May 2020
-
References
- Keller J, Layer P. Human pancreatic exocrine response to nutrients in health and disease. Gut. 2005;54(Suppl 6):vi1-28.
- Singh VK, Haupt ME, Geller DE, Hall JA, Quintana Diez PM. Less common etiologies of exocrine pancreatic insufficiency. World J Gastroenterol. 2017;23(39):7059-7076.
- Smith RC, Smith SF, Wilson J, Pearce C, Wray N, Vo R, et al. Australasian guidelines for the management of pancreatic exocrine insufficiency. Australasian Pancreatic Club, October 2015. pp 1-122.
- Leeds JS, Oppong K, Sanders DS. The role of fecal elastase-1 in detecting exocrine pancreatic disease. Nat Rev Gastroenterol Hepatol. 2011;8:405-15.
- Sikkens EC, Cahen DL, de Wit J, Looman CW, van Eijck C, Bruno MJ. A prospective assessment of the natural course of the exocrine pancreatic function in patients with a pancreatic head tumor. J Clin Gastroenterol. 2014;48(5):e43-6.
- Sikkens EC, Cahen DL, van Eijck C, Kuipers EJ, Bruno MJ. Patients with exocrine insufficiency due to chronic pancreatitis are undertreated: a Dutch national survey. Pancreatology. 2012;12(1):71-73.
- Ockenga J. Importance of nutritional management in diseases with exocrine pancreatic insufficiency. HPB (Oxford). 2009;11(Suppl 3):11-15.
- Fitzsimmons D, Kahl S, Butturini G, van Wyk M, Bornman P, Bassi C, Malfertheiner P, George SL, Johnson CD. Symptoms and quality of life in chronic pancreatitis assessed by structured interview and the EORTC QLQ-C30 and QLQ-PAN26. Am J Gastroenterol. 2005;100(4):918-926.
- Bruno MJ, Haverkort EB, Tijssen GP, et al. Placebo controlled trial of enteric coated pancreatin microsphere treatment in patients with unresectable cancer of the pancreatic head region. Gut. 1998;42(1):92-96.
- Roberts KJ, Bannister CA, Schrem H. Enzyme replace therapy improves the survival rate of patients with pancreatic cancer – results of a population based study. Pancreatology. 2019; 19: 114-121.
- McCallum L, Lamarca A, Valle JW. Prevalence of symptomatic pancreatic exocrine insufficiency in patients with pancreatic malignancy: nutritional intervention may improve survival. Cancer Research Frontiers. 2016;2(3):352-367.
 Foto: Johner
Foto: Johner
Tecken och symtom på exokrin pankreasinsufficiens
Tecken och symtom på exokrin pankreasinsufficiens (EPI) som till exempel buksmärta, diarré och fettrik avföring liknar symtomen vid andra magtarmsjukdomar, vilket gör att EPI kan förbli odiagnosticerad i många fall.
 Foto: Shutterstock
Foto: Shutterstock
Behandling
Pankreasenzymersättningsterapi (pancreatic enzyme replacement therapy, PERT) är standardbehandlingen vid exokrin pankreasinsufficiens (EPI). Dessutom kan livsstilsförändringar och vitamintillskott krävas för att behandla EPI.




